Anmerkung: Bei Versagen einer verlaufsmodifizierenden Therapie bei milder/moderater Verlaufsform einer MS werden diese Patienten wie bei einer aktiven MS behandelt.
1) Substanzen in alphabetischer Reihenfolge; die hier gewählte Darstellung impliziert keine Überlegenheit einer Substanz gegenüber einer anderen innerhalb einer Indikationsgruppe (dargestellt innerhalb eines Kastens) 2) zugelassen, wenn Interferon-β nicht möglich oder unter Azathioprin-Therapie stabiler Verlauf erreicht 3) Einsatz nur postpartal im Einzelfall gerechtfertigt, insbesondere vor dem Hintergrund fehlender Behandlungsalternativen 4) zugelassen für bedrohlich verlaufende Autoimmunkrankheiten, somit lediglich nur für fulminante Fälle als Ausweichtherapie vorzusehen, idealerweise nur an ausgewiesenen MS-Zentren
Quelle: IGES Nachbildung aus (DGN und KKNMS 2014)
Therapie der Multiplen Sklerose
Veröffentlicht am: 11.09.17
Die Multiple Sklerose kann immer noch nicht geheilt werden. Doch es steht inzwischen eine Vielzahl wirksamer Therapieansätze zur Verfügung, um den Krankheitsverlauf günstig zu beeinflussen sowie die Symptome der Erkrankung zu behandeln.
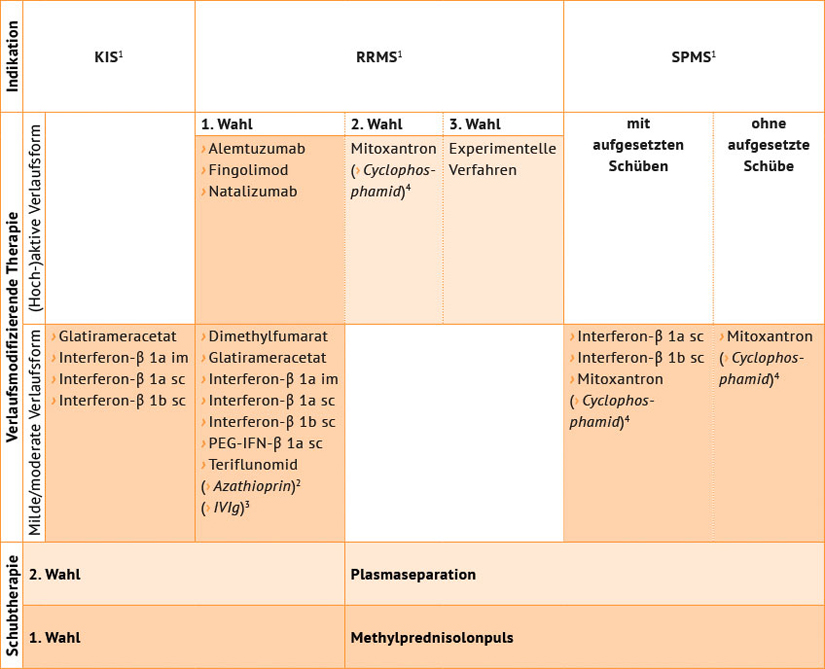
Die in einer Leitlinie der Deutschen Gesellschaft für Neurologie (DGN) beschriebene Therapie unterscheidet zwischen der Behandlung von Schüben und der verlaufsmodifizierenden Behandlung bei milden/moderaten oder (hoch-)aktiven Verläufen bei den verschiedenen MS-Formen (KIS, RRMS, SMPS). Zudem nennt sie therapeutische Optionen zur Behandlung der Symptome der MS (DGN und KKNMS 2014).
Zur medikamentösen Therapie gehören vor allem Wirkstoffe, die auf verschiedenste Art und Weise auf das Immunsystem wirken. So werden bei der verlaufsmodifizierenden Therapie immunmodulatorische und immunsuppressive Arzneimittel eingesetzt. Die meisten der verfügbaren Wirkstoffe müssen gespritzt werden. Inzwischen stehen jedoch auch neue, als Tabletten einzunehmende Medikamente als zusätzliche Therapieoptionen bereit.
Behandlung akuter Schübe
Die Akutbehandlung eines Schubs erfolgt standardmäßig mit der Gabe von hochdosierten entzündungshemmenden Glukokortikoiden über einige Tage, meist Methylprednisolon (DGN 2014). Dies wird als Pulstherapie bezeichnet. Belegt ist vor allem, dass sich durch die Pulstherapie die Symptome eines Schubs schneller zurückbilden. Bei Nichtansprechen wird die Therapiedauer zunächst verlängert und die Dosis erhöht. Zeigt die Kortisontherapie keine Wirkung, können Verfahren der „Blutwäsche“ (Plasmapherese oder Immunadsorption) als Krisenintervention erwogen werden, um die an den Krankheitsprozessen beteiligten körpereigenen Eiweißstoffe zu entfernen.
Verlaufsmodifizierende Immuntherapie bei mildem oder moderatem Krankheitsverlaufs
Als Basistherapie der schubförmig verlaufenden MS (relapsing-remitting MS, RRMS) dienen die seit Langem etablierten Beta-Interferone und das Glatirameracetat sowie die erst seit Kurzem zur Behandlung der MS zugelassenen Wirkstoffe Dimethylfumarat oder Teriflunomid. Zu den Beta-Interferonen gehören Interferon beta-1a und Interferon beta-1b, die parenteral (subkutan oder intramuskulär) verabreicht werden müssen. Die Beta-Interferone und Glatirameracetat sind neben der Behandlung der RRMS auch zur Therapie des erstmaligen demyelinisierenden Ereignisses (KIS) mit einem hohen Risiko für die Entwicklung einer klinisch gesicherten MS zugelassen. Ziel der Basistherapie bei RRMS ist es, bestmöglich zu verhindern, dass eine klinisch relevante und messbare Krankheitsaktivität der MS auftritt (Gold 2012). Bei primär progredienter MS (PPMS), der kontinuierlich fortschreitenden MS, sind Beta-Interferone – und auch andere verlaufsmodifizierende Therapien – nicht wirksam.
Reservemittel für die Basistherapie bei RRMS sind das aus der Tumortherapie und Transplantationsmedizin stammende und immunsuppressiv wirkende Azathioprin sowie Immunglobuline. Azathioprin ist angezeigt bei schubförmiger Multipler Sklerose, wenn eine immunmodulatorische Therapie indiziert und eine Therapie mit Beta-Interferonen nicht möglich ist oder unter einer bisherigen Therapie mit Azathioprin ein stabiler Verlauf erreicht wurde. Intravenöse Immunglobulinpräparate sollen das Immunsystem modulieren, haben jedoch keine Zulassung für MS.
Verlaufsmodifizierende Therapie des (hoch-)aktiven Krankheitsverlaufs
Ist die Krankheitsaktivität bei schubförmiger MS mit den Basistherapeutika nicht unter Kontrolle zu bekommen, wird die nächste Stufe der Therapie angewendet. Im Fokus dieser Eskalationstherapie steht die weitgehende Kontrolle der Krankheitsaktivität und somit die Stabilisierung des Krankheitsverlaufs (Gold 2012). Die zur Behandlung zur Verfügung stehenden Substanzen der ersten Wahl sind Natalizumab, Fingolimod oder Alemtuzumab. Alle genannten Wirkstoffe sind noch nicht so lange für die Therapie verfügbar. Das früher für die Eskalation eingesetzte Mitoxantron gilt inzwischen laut DGN-Leitlinie als Mittel der zweiten Wahl. Mitoxantron wurde zur Tumortherapie entwickelt und wirkt unselektiv immunsuppressiv. Als letzte Therapieoption ist vorgesehen, dass mit experimentellen Verfahren individuelle Heilversuche unternommen werden können. So kann bspw. nach Ausschöpfen aller anderen Mittel die Anwendung des Zytostatikums Cyclophosphamid erwogen werden. Es hat keine Zulassung für die Therapie der MS.
Zur Therapie der SPMS stehen nur wenige therapeutische Optionen zur Verfügung: Beta-Interferone, Mitoxantron sowie Cyclophosphamid für fulminante Fälle als Ausweichtherapie.
Für die Behandlung der PPMS ist aktuell weder eine medikamentöse Therapie zugelassen, noch existiert eine Leitlinienempfehlung für einen wirksamen Therapieansatz. Beta-Interferone und Glatirameracetat sind bei PPMS unwirksam.
Symptomatische Therapie
Trotz deutlicher therapeutischer Fortschritte kommt es im Verlauf und bei Fortschreiten der Krankheit bei vielen Patienten zu zunehmenden körperlichen und motorischen Beeinträchtigungen. Zu den besonders belastenden und häufigsten Symptomen gehören erhöhter Muskeltonus (Spastik) und eingeschränkte Mobilität durch Einschränkung der Gehfähigkeit, Schmerzen, schnelle physische und psychische Ermüdbarkeit (Fatigue), kognitive Störungen sowie Blasen- und Sexualfunktionsstörungen (DGN 2014).
Die Behandlung und Linderung von Symptomen der MS haben daher für Betroffene eine zentrale Bedeutung und gehören zu einem umfassenden Therapiekonzept. Dies beinhaltet entsprechend der DGN-Leitlinie medikamentöse Therapien, aber auch nichtmedikamentöse Maßnahmen wie Physiotherapie, Ergotherapie, Logopädie, psychologische Therapie einschließlich der multimodalen Rehabilitation. Gegebenenfalls sind stationäre Akutbehandlungen erforderlich. Das Ziel ist eine Verbesserung der Lebensqualität der Patienten, indem ihre durch die Symptome eingeschränkten funktionellen Fähigkeiten wieder hergestellt, verbessert und möglichst lange erhalten bleiben.
Grundlage einer antispastischen Therapie sind neben der Ausschaltung, Reduktion und Vermeidung spastikauslösender Faktoren primär die nichtapparative und die apparative Physiotherapie und bei nicht ausreichender Wirkung antispastische, muskelrelaxierende Medikamente (z. B. Baclofen, Tizanidin, Gabapentin, Dantrolen, Tolperison, Benzodiazepine). Auch ein Cannabinoid-Präparat ist bei schwerer Spastik zugelassen. Bei ausgeprägten lokalen Spastiken kann das Neurotoxin Botulinumtoxin gespritzt werden.
Die Behandlung des Fatigue-Syndroms besteht in erster Linie aus nichtmedikamentösen Maßnahmen wie etwa leichtem Ausdauertraining. Unterstützend wirken der Leitlinie zufolge psychologische Interventionen wie eine kognitive Verhaltenstherapie, Gruppenangebote oder Selbstmanagement-Programme. Zur medikamentösen Therapie werden Amantadin, Modafinil und Pemolin genannt, wobei die Studienlage zur Anwendung unzureichend ist.
Zu den häufigsten kognitiven Beeinträchtigungen gehören Aufmerksamkeits- und Konzentrationsstörungen, verzögerte Informationsverarbeitungsgeschwindigkeit oder Gedächtnisstörungen. Die therapeutischen Möglichkeiten bestehen grundsätzlich in einem störungsspezifischen kognitiven Training, der Vermittlung von Kompensationsstrategien, einer begleitenden Psychotherapie einschließlich Beratung der Angehörigen. Es existiert derzeit keine zu empfehlende medikamentöse Therapie.
Gegen Blasenstörungen, einer weiteren häufigen Komplikation der MS, ist die Grundlage nichtmedikamentöser Maßnahmen die Verhaltenstherapie. Dazu gehören das Führen von Miktionstagebüchern, das Abstimmen der richtigen Trinkmenge in Abhängigkeit vom Störungsmuster, Beckenbodentraining, Biofeedbackverfahren und das Selbstableiten des Harns über einen Katheter. Medikamentös werden Anticholinergika und Botulinumtoxin A eingesetzt. Die Therapie sexueller Funktionsstörungen beinhaltet psychotherapeutische Verfahren, medikamentöse (Phosphodiesterase-5-Inhibitoren, Prostaglandine) sowie nichtmedikamentöse Therapien.